Adam Zgliński
General SurgeonJestem lekarzem z 10-letnim doświadczeniem, specjalistą Chorób Wewnętrznych w trakcie specjalizacji z Geriatrii. Kilka lat pracowałem na Szpitalnym Oddziale Ratunkowym.

W artykule postaram się opisać faktyczny stan leczenia bólu przy pomocy konopi od strony prawnej oraz medycznej. Jestem lekarzem z dwunastoletnim doświadczenie. Od 4 lat zajmują się terapią z użyciem konopi. Spotkałem kilkuset pacjentów u których włączyłem leczenie marihuaną. Częstokroć był to drugi, trzeci lub czwarty lek przeciwbólowy stosowany u tych chorych. Pacjenci są uprzedzeni do klasycznych leków przeciwbólowych jak niesteroidowe leki przeciwzapalne lub opioidy. Uprzedzenia mogą wynikać z wystąpienia działań niepożądanych lub strachu przed “chemiczną ingerencją” w swój organizm. Konopie, jak każdy lek, powinny być stosowane z rozwagą, pod czujnym nadzorem lekarza (zwłaszcza w początkowej fazie leczenia).
Medyczna marihuana to termin odnoszący się do używania całej, nieprzetworzonej rośliny marihuany (cannabis) lub jej podstawowych ekstraktów. Używa się jej do leczenia objawów różnych chorób i innych stanów medycznych. Marihuana nie została zarejestrowana przez U.S. Food and Drug Administration (FDA) jako lek. Obecnie w Polsce jak również w innych krajach, zezwala się na jej użycie w celach medycznych pod pewnymi warunkami 1.
Ból jest najczęstszą przyczyną z powodu której pacjenci szukają pomocy lekarskiej. Ból sygnalizuje chorobę lub uraz. Ma nas “zmusić” nas do działania, które spowoduje unikniecie przyczyny bólu np. w wypadku wysokiej temperatury kubka z herbatą powodującej oparzenie dłoni nasz organizm odruchowo (czyli bez udziału świadomości) wycofuje dłoń. W takim przypadku ból pełni funkcję obronną. Osoby mające genetycznie pogorszoną percepcję (odczuwanie) bólu umierają znacznie szybciej, gdyż ich organizmy nie są świadome zagrożeń. Poniżej zamieszczona jest definicja bólu opublikowana przez Międzynarodowe Towarzystwo Badania nad Bólem:
Ból jest nieprzyjemnym doznaniem czuciowym i emocjonalnym związanym z aktualnie występującym lub zagrażającym uszkodzeniem tkanek, lub też doznaniem opisywanym w kategoriach takiego uszkodzenia
To najbardziej oczywisty rodzaj bólu. Jest jednym z objawów stanu zapalnego. Aby lepiej zrozumieć jego istotę należy zrozumieć definicję stanu zapalnego:
Stan zapalny to odpowiedź organizmu na uszkodzenie.
Definicja jest prosta, ale zawiera w sobie duża mądrość. W wyniku jakiegokolwiek uszkodzenia, czyli np. rany ciętej kończyny górnej zadanej szablą, anginy, zawału serca, złamanie nogi, zapalenia pęcherzyka żółciowego, rany pooperacyjnej nasz organizm mobilizuje układ odpornościowy. Napływające białe krwinki uwalniają dużą ilość substancji mających na celu usunięcie przyczyny urazu (np. bakterii) i jak najszybszą naprawę. Ponadto te substancje (zwane obrazowo “zupą zapalną”) drażnią końcówki komórek nerwowych. Z kolei komórki nerwowe przesyłają informacje do Ośrodkowego Układu Nerwowego (OUN). Zaalarmowany OUN jak najszybciej powinien wykonać działania, aby uniknąć czynnika uszkadzającego np. zejść z rozżarzonych węgli. Taki ból jest reakcją wypracowaną w toku ewolucji i jego odczuwanie występuje u najprostszych organizmów wielokomórkowych. 2
Ból neuropatyczny jest dużo mniej oczywisty. Jego przyczyną jest choroba komórek nerwowych (neuronów) przewodzących ból. W wyniku ich dysfunkcji wysyłają one informację do ośrodkowego układu nerwowego o istnieniu bólu, pomimo braku czynnika uszkadzającego tkanki. Przykładem może być komórka nerwowa u chorego z cukrzycą, która przez wieloletnią chorobę wysyła informacje o piekącym bólu łydki. U chorego nie ma rzeczywistego uszkodzenie kończyny dolnej, jednak pieczenie uniemożliwia mu normalne funkcjonowanie, utrudnia zasypianie i zabiera “całą radość z życia”.
Ból neuropatyczny jest to ból spowodowany pierwotnym uszkodzeniem lub dysfunkcją układu nerwowego3
Jest szereg schorzeń które mogą powodować ból neuropatyczny. Najczęstsze to:
W bólu receptorowym (nocyceptywnym) stosujemy leki przeciwbólowe wg. tzw “drabiny analgetycznej”. Jest to schemat opracowany wiele lat temu przez WHO. Ma na celu jak najszybsze oraz jak najbezpieczniejsze przyniesienie ulgi w bólu i na stałe wpisał się terapię stosowaną przez lekarzy na całym świecie:
Jest to pierwszy stopień drabiny analgetycznej. Zawierają się w nim leki dostępne bez recepty takie jak paracetamol, metamizol (Pyralgina), ibuprofen, ketoprofen oraz dostępne na receptę – diklofenak, nimesulid. Z informacji, które warto o ich zapamiętać to wiedza, że 6 gramów metamizolu (dawka dobowa) ma siłę łagodzenia bólu równą 10 miligramom morfiny. Paracetamol oraz pyralgina mogą powodować uszkodzenie szpiku kostnego (na szczęście rzadko) oraz, że są bezpieczniejsze od pozostałych pod względem ryzyka uszkodzenia nerek oraz powstania wrzodów żołądka. W wypadku paracetamolu dawka maksymalna to 4 gramy (u pacjentów o małej masie ciała powinna być niższa). Niektóre leki NLPZ przy długotrwałym stosowaniu mogą powodować chorobą wrzodową żołądka, bóle brzucha oraz uszkodzenie nerek. Spotyka się wyliczenia mówiące, że po spożyciu w ciągu całego życia 3 kilogramów aspiryny ma się niemal pewność nieodwracalnego uszkodzenia nerek. Nie jest to “aż tak dużo” – dawka maksymalna leku to 4 gramy na dobę. Przyjmując 3 gramy na dobę po roku codziennego stosowania chory spożył łącznie 1 kilogram leku. NLPZ jest bardzo skuteczne przy uśmierzaniu bólu kostnego. Leki te mają również, oprócz przeciwbólowych właściwości, działanie przeciwzapalne przydatne m.in. w reumatoidalnym zapaleniu stawów i innych chorobach układu ruchu.
W tej grupie znajdują się 3 substancje: tramadol, kodeina i dihydroksykodeina. Tramadol jest najbardziej powszechnie stosowany. Szczególnie dobrze przeciwbólowo działa jego połączenie z paracetamolem. Kodeiny nie powinno stosować się u chorych w podeszłym wieku z powodu silnych zaparć. Warto pamiętać, że wszystkie leki na bazie opioidów (zarówno słabe i silne) mają szereg działań niepożądanych takich jak: nudności, wymioty, zaparcia, zawroty głowy, senność, a u starszych pacjentów również upadki i nadmierne pobudzenie.
W tej grupie znajdują się morfina, tapentadol, oksykodon, buprenorfina i fentanyl. Wszystkie te leki są dostępne w formie dożylnej. Ponadto oksykodon, mofrina i tapentadol sa dostępne w formie doustnej. Buprenorfina i fentanyl w formie podskórnej. Fentanyl w formie sprayów donosowych oraz buprenorfina w formie tabletek pod język – obie formy pozwalają opanować tak zwane bóle przebijające – czyli nagłe silne dolegliwości bólowe, wymagające szybkiego podania leku. Ciekawym połączeniem jest połączenie oksykodonu z naltreksonem, które zmniejsza ryzyko wystąpienia zaparć. Ordynowanie tych leków wymaga dużej wprawy ze strony lekarza i umiejętności wsłuchania się w zgłaszane przez chorego dolegliwości. Każdy z leków opioidowych ma duży potencjał uzależniający. Szczególna ostrożność należy zachować w stosowaniu preparatów szybkodziałających.2
Ponieważ w bólu neuropatycznym “chora” jest komórka nerwowa, która wysyła sygnał do mózgu, iż uszkodzeniu ulega ciało, istotą leczenia jest zmniejszenia wrażliwości chorych komórek . Polega to na “wytłumieniu” sygnałów, które generują. W wypadku tego typu dolegliwości “tradycyjne” środki przeciwbólowe nie działają.
Podstawowymi grupami leków stosowanymi w leczeniu bólu neuropatycznego są:
Właśnie w kontekście bólu neuropatycznego opisywane jest skuteczne działanie marihuany.
Przede wszystkim należy sobie uświadomić, że marihuana w formie suszu nie jest klasycznym lekiem. Klasyczne leki, które możemy kupić w aptece, zawierają jedną substancję czynną oraz wypełniacze, które mają ułatwić działanie substancji czynnej (konserwanty, związki, które pomagają formowanie tabletki lub ułatwiają kontrolowanie uwalniania leku). Konopie zawierają około 80 różnych substancji czynnych; każda o innej specyfice. Warto również wspomnieć, że każda odmiana ma inny skład procentowy tych 80 związków, które wchodzą ze sobą w interakcje. Przypomina to ideę polypill – czyli pomysł w którym jedna tabletka zawiera kilka różnych substancji. Ułatwia to panowanie nad leczeniem oraz jest łatwiej akceptowane przez chorego – ponieważ przyjmuje kilka substancji w jednej tabletce; zmniejsza też również uczucie “bycia chorym” przez chorego. Dwie najczęściej wymieniane substancje to kannabidiol (CBD) i tetrahydroksykannabinol (THC). Obie te substancje składają się na pierwszy lek konopny syntetyzowany w laboratorium – sativex stosowany pierwotnie w stwardnieniu rozsianym.
Jest zdecydowanie najbardziej znanym kanabinoidem łączonym w świadomości społecznej z gatunkiem konopi indyjskich. Skrót, którym się go określa, można znaleźć na wielu murach, blokach, koszulkach i gadżetach sprzedawanych młodym ludziom (odnośnie stosowania konopii przez bardzo młodych ludzi napisze w innym artykule). Substancja oprócz naturalnego występowania w roślinach jest również syntetyzowana w laboratoriach i sprzedawana pod nazwą dronabinol i nabilon. Od strony chemicznej kannabinoid ten występuje w suszu w formie prekursora – THCA (kwasu tetrahydrokannabinolowego). THCA w temperaturze 180-200 st C ulega dekarboksylacji do THC.
Pacjenci najczęściej stosują konopie w formie waporyzacji. Podczas podgrzewanie kwiatów konopi w komorze waporyzatora dochodzi do uwolnienia substancji z suszu konopnego. Utworzone pary są przy wdechu nabierane do płuc i tak wchłaniane w pęcherzykach płucnych. Z płuc kannabinoidy trafiają drogą naczyń krwionośnych do mózgu. Ta metoda podania cechuje się tym, iż bardzo szybko przychodzi efekt działania leku.
Inną drogą terapii medyczną marihuaną jest droga doustna. Zasadniczo tworzenie domowych ciasteczek lub napojów z medyczną marihuaną zawierająca THC jest nielegalne, gdyż jest to przetwarzanie substancji psychoaktywnych. W aptekach są dostępne oleje z konopi zawierające THC. Są one przygotowywane na drodze ekstrakcji. W większość przypadków są one produkowane przez firmy farmaceutyczne. Jest jednak kilka aptek w Polsce, które potrafią przygotować olej z THC na miejscu z dowolnego suszu zakupionego w aptece. Doustne przyjmowanie konopi cechuje się tym, że dzięki tej drodze podania kannabinoidy działają powoli przez kilkanaście godzin. Pozwala to na powolne, stałe substancji uwalnianie substancji. Wadą jest upośledzone wchłanianie substancji czynnej oraz to, że jej część jest może być rozłożone przez enzymy zawarte w przewodzie pokarmowym.
Kanabidiol jest kannabinoidem pozbawionym działania psychoaktywnego. Jest dostępny w postaci suszu konopi siewnych i oleju konopnego. Jest wiele firm specjalizujących się w wytwarzaniu i sprzedawaniu preparatów zawierających CBD. Warto zwrócić uwagę, że zazwyczaj większą wartość mają olejki full spectrum w porównaniu do izolatu. Olej CBD Full Spectrum różni się od izolatu tym, że zawiera w sobie także inne kannabinoidy, jak np CBG, CBN, CBC, CBDA, oraz wszystkie terpeny i flawonoidy. Olej z izolatem dla porównania zawiera tylko i wyłącznie CBD zawieszny np. w oleju rzepakowym. Izolat powinien być stosowany tylko w wybranych sytuacjach. CBD często jest sprzedawany też w formie maści stosowanej w zmianach zapalnych skóry. Pomimo braku przeciwbólowego działania substancja ta może być z powodzeniem stosowana w zapobieganiu migrenowym bólom głowy.
To właśnie CBD jest wymieniane, kiedy opisywane są przeciwpadaczkowe właściwości konopi. Coraz częściej wspomina się o jego działaniu przeciwlękowym. Często jest stosowany łącznie z THC z uwagi na to, że neutralizuje jego działanie psychoaktywne, nie wpływa jednak na skuteczność leczenia. Kannabidiol nie działa przeciwbólowo.
Przede wszystkim należny zdać sobie sprawę jak powstaje impuls w komórce nerwowej. W momencie oddziaływania bodźca o odpowiedniej sile dochodzi do depolaryzacji (czyli zmiany ładunku elektrycznego) błony komórkowej całej komórki nerwowej. Z tego wynika, iż jeśli bodziec jest “za mało intensywny” nie dochodzi do depolaryzacji całej komórki i impuls nie zostaje przewiedziony dalej (mówi się o zasadzie “wszystko, albo nic”). Powstały impuls może być przewiedziony drogą kolejnych komórek do Ośrodkowego Układu Nerwowego (OUN), czyli do mózgu. Dopiero kiedy impuls trafi do mózgu “uświadamiamy sobie” jego istnienie.
Dla przykładu podczas zabiegów na palcach u dłoni chirurg ostrzykuje podstawę palca lidokainą (kilka centymetrów poniżej miejsca operacji). Lidokaina miejscowo upośledza depolaryzacje komórek czuciowych, co uniemożliwia przenoszenie informacji o bodźcu bólowy (operacji) do mózgu. Oczywiście to nie jest tak, że komórka nerwowa zaczyna się palcu i kończy w mózgu. Taka droga przewodzenia informacji o bodźcu czuciowym (bólu) składa się z kilku kolejnych neuronów. Miejsca gdzie sygnał “przeskakuje” z jednego neuronu na drugi nazywa się synapsą. Poniżej znajduje się grafika przedstawiająca budowę synapsy.
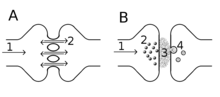
Rysunek A przedstawia synapsę elektryczną w której fala depolaryzacyjna impulsu przenosi się bezpośrednio z jednej komórki na drugą.
Rysunek B ukazuję synapsę chemiczną k której substancja chemiczna nagromadzona w jednej komórce (presynaptycznej) jest uwalniana z niej w małych pęcherzykach. Pęcherzyki “pokonują” przestrzeń synapsy i łącza się z błoną komórki postsynaptycznej. Jeżeli odpowiednia ilość pęcherzyków dotrze do komórki postsynaptycznej dojdzie do depolaryzacji kolejnej komórki (ponownie zasada “wszystko albo nic”)
Oczywiście, opis jest uproszczony. Ale pozwoli nam zrozumieć teoretyczne założenia leczenia medyczną marihuaną. Otóż kannabinoidy, a zwłaszcza THC, wpływają na ilość uwalnianego neuroprzekaźnika w błonie presynaptycznej. Konkretnie zmniejszają jego ilość. Zbyt mała ilość neurotransmitera, która dociera do błony postsynaptycznej, nie pozwala na powstanie depolaryzacji kolejnej komórki i informacja o istnieniu bodźca “zanika”, gdyż nie dociera do mózgu. Jest to szczególnie ważne w wypadku bólu przewlekłego, gdzie chore komórki wysyłają salwy impulsów o istnieniu bodźca bólowego. Właśnie w tym mechanizmie konopie łagodzą przewlekły ból. Podobnie jak w przypadku leków przeciwpadaczkowych stosowanie marihuany medycznej ma podnieść naszą “niewrażliwość na ból”.
Cały ten proces odbywa się za pośrednictwem receptorów CB1 – THC łącząc się z nimi wpływa na ilość uwalnianych neurotransmiterów.
Receptory CB2, mimo że też są bardzo ważne, występują przede wszystkim w komórkach układu odpornościowego i nie biorą udziału w modyfikacji przewodzenia czucia 4
Na dzień dzisiejszy receptory CB1 i CB2 są najlepiej poznanymi receptorami kannabinoidowymi
Pomimo wszechstronnego (lekarze często używają słowa “plejotropowego”) działania marihuana medyczna posiada również działania niepożądane:
Część z tych objawów można załagodzić dodając CBD do THC oraz umiejętnie dobierając odmiany. Właśnie dlatego tak ważne jest doświadczenie ze strony lekarza i odpowiednia komunikacja na linii lekarz-pacjent, aby optymalnie dobrać terapię. Ponadto stosowanie medycznej marihuany i nie wyklucza możliwości stosowania innych leków pochodzących “z medycyna akademickiej”
Przede wszystkim recepty na medyczną marihuanę się nie zdobywa. Należy iść do lekarza, opowiedzieć o swoich dolegliwościach oraz o próbach leczenia. Można zasugerować leczenie konopiami. Wielu pacjentów ma za sobą epizod “samoleczenia” w krajach gdzie występuje pełna legalizacja marihuany. Wbrew pozorom to całkiem ważna poszlaka dla lekarza. Na pewno warto być autentycznym i nie kłamać. Niestety, medycynie konopnej nie poświęca się zbyt wiele miejsca w podręcznikach medycyny. W Polsce medyczna marihuana jest legalna od 1 listopada 2017 roku, a kupić można ją w Polsce na receptę od 17 stycznia 2019 roku. Uprawa konopi kupowanych w aptece to staranny proces produkcyjny, który ma zapewnić wystandaryzowany skład chemiczny. Część lekarzy boi się wypisywać konopie, część nie umie tego robić. Na pewno zawsze trzeba skonsultować się z lekarzem posiadającym odpowiednie doświadczenie; nie zawsze marihuana musi być najlepszym wyjściem.
Prawidłowy proces leczenia polega na interakcji pomiędzy lekarzem a pacjentem. Pomimo, że wydaje się, że układ jest asymetryczny i lekarz określa “zakres terapii”, to i tak na końcu to pacjent podejmuje ostateczną decyzję o przyjęciu leku. Dobrym pomysłem jest leczenie konopi w lekami klasycznymi. Częstokroć jednak pacjenci zgłaszają strach “przed chemią” (przed tabletkami). Cześć chorych podaje działania niepożądane po lekach każdego szczebla drabiny analgetycznej. Z pewnością warto poznać potrzeby chorego, aby pozytywnie wpłynąć na jego jakość życia. Część chorych wymaga stałego stężenia konopi w organizmie. Konopie stosowane w waporyzacji działają bardzo szybko, w czasie krótszym niż minuta, Jednak przy waporyzacji kannabinoidy utrzymują się około 5 godzin (czasami krócej). Waporyzowanie się co 4-5 godzin jest bardzo niewygodne. Co więcej, waporyzacja powoduje bardzo szybki wzrost THC w organizmie. Niektórzy chorzy nie akceptują uczucia odurzenia. Waporyzatory, pomimo że są prostymi, łatwymi w obsłudze urządzeniami, mogą być zbyt skomplikowane dla starszych, schorowanych osób.
Ciekawym wyjściem, zwłaszcza u pacjentów starszych lub odczuwających niechęć do waporyzacji jest olej z marihuany leczniczej przyjmowany pod język. Jest to też opcja terapeutyczna dla chorych zbyt osłabionych, aby nabrać wdech par z waporyzatora lub nietolerujących charakterystycznego zapachu konopi. Takie zastosowanie marihuany pozwala na rzadsze dawkowanie oraz pozwala utrzymać stałe stężenie leku w organizmie.
Kolejnym aspektem jest odpowiedni dobór odmiany konopi dla chorego. W każdym przypadku chory musi być potraktowany indywidualnie, w zależności jakie korzyści chcemy osiągnąć oprócz efektu przeciwbólowego. Marihuana w leczeniu chorych cierpiących z powodu przewlekłego bólu, jak żaden inny lek pozwala na indywidualizację terapii
W przypadku osób trenujących sporty wyczynowe, potrzebujących szybkiej redukcji bólu po treningu, częściej są stosowane odmiany typu indica, stosowane bezpośrednio przed snem – przy okazji ułatwiają zasypiania.
U chorych choroba nowotworową u których zależy nam nie tylko na właściwościach przeciwbólowych, ale tez na poprawie apetytu, poprawie nastroju możemy zastosować odmiany sativa na dzień i indica na noc. Jestem bardzo ostrożny jeśli chodzi o doniesienia badań klinicznych na temat wpływu konopi na komórki rakowe, ale stosowanie marihuany na ból nowotworowy jest akceptowaną formą leczenia przez znaczną część onkologów. Częstokroć susz jest stosowany jako uzupełnienie terapii opioidowymi lekami przeciwbólowymi. Doniesienia badaczy sugerują jednak ostrożność przy stosowaniu leków na bazie konopi u chorych poddawanych terapii immunologicznej.
U młodych chorych, którzy mają dolegliwości bólowe oraz potrzebują zachować sprawność umysłową (np. bóle plecy u pracownika, który pracuje w pozycji siedzącej) stosujemy odmiany sativa.
U chorych, u których po ciężkim dniu w pracy pojawiają się bóle pleców wieczorami, najczęściej stosuje się hybrydy. Każdorazowo trzeba rozważyć łączenie THC i CBD, aby zminimalizować działanie psychoaktywne.
Terapia marihuaną jest sztuką. Każdy pacjent ma własną historię, ma własna genetykę, która metabolizuje przyjmowane leki. Ma inne dolegliwości bólowe i prowadzi inny tryb życia. Im lepsza jest interakcja między chorym a lekarzem, tym lepsze wyniki leczenia i stan funkcjonalny chorego.